��ҽ��֤����ʹ���Թؽ���30���ٴ�Ч������
ժ Ҫ��Ŀ�ģ�̽����ҽ��֤����ʹ���Թؽ����ٴ�Ч����������ѡȡ2019��1��—2021��12�¹���ʡ��̶�ؽ��ܼ�������ҽ����������Ƶ�30��ʹ���Թؽ�������Ϊ�о�������1994��6�¹�����ҽҩ�����ַ�����ʹ���Թؽ���֤����ּ��������з��ͣ���Ϊ����������3����̵��������4��������������6����ʪ���̽���17����̵������������ԭ��Ϊ��Ƣ��ʪ������ͨ�磬���Ʒ���Ϊ��������ζ����������������ԭ��Ϊ���Ȼ�Ѫ��ɢ��ֹʹ�����Ʒ���Ϊ֦�����Ӽ�����������������ԭ��Ϊ�澫���裬й�ǻ��������Ʒ���Ϊ轾յػ����Ӽ���ʪ���̽�������ԭ��Ϊ���ȳ�ʪ��ͨ��ֹʹ�����Ʒ���Ϊ���ӹ�֦���϶���ɢ���۲컼�ߺ�ϸ��������(ESR)��C��Ӧ����(CRP)��Ѫ����(UA)�仯������Ч�����������֤�ͻ������ƺ�ESR��CRP��UA����������ǰ��������ͳ��ѧ����(P<0.05)��30������Ȭ��23������Ч4������Ч2������Ч1��������Ч��Ϊ96.67%���������������͡�̵�������͡���������������Ч�ʾ�Ϊ100.00%��ʪ���̽�������Ч��Ϊ94.12%�����ۣ���ҽ��֤����ʹ���Թؽ�����Ч������
�ؼ��ʣ���ҽ��֤��;ʹ���Թؽ���;ʪ���̽���;
ʹ���Թؽ��÷���>40������ԣ���Ҫ����ΪĴָ����ֺ�ؽڡ��ؽڵȲ�λ���͡����ȡ����졢ѹʹ���ؽڻ��Ρ���ϰ���Ǩ��������[1]��ʹ���Թؽ�����Ҫ�����������γ��������ʴ�л���һ�������й�ϰ������µ��������Է�Ӧ�������Լ���[2]��ʹ���Թؽ���������ҽѧ“��֤��ʹ�硢����”���룬�䲡��ΪƢ�����飬ʪ�ȱ��裬����Ϊ�����ʵ[3,4]������ּ��̽����ҽ��֤����ʹ���Թؽ����ٴ�Ч�����ֱ������¡�
�����뷽��
ѡȡ2019��1��—2021��12�¹���ʡ��̶�ؽ��ܼ�������ҽ����������Ƶ�30��ʹ���Թؽ�������Ϊ�о�����������27����Ů3��������38��70�꣬ƽ��(46.36±4.11)�ꣻ����3 d��4�꣬ƽ��(2.12±0.31)�ꣻ�м���ʷ��3�������շ�������21����������������6����������λ����ֺ�ؽ�1������ϥ1������ָ��ؽ�2�����ؽ�4������һ��ֺ�ؽ�20����ϥ�ؽ�2��������1994��6�¹�����ҽҩ�����ַ�����ʹ���Թؽ���֤����ּ��������з��ͣ���Ϊ����������3����̵��������4��������������6����ʪ���̽���17��[5]��
�������(1)���л��߷���ʹ���Թؽ�����ϱ�������������ʪ��Э��1997���ƶ��ı�[6]������Һ�м�����������ᾧ�����߱�����11���е�6���ߣ�a.>1�εļ��Թؽ�������b.24 h�ڴﵽ�߷壻c.���ؽڷ�����d.�����ؽ�Ƥ���ʰ���ɫ��e.��һ��ֺ�ؽ���ʹ��f.������ۼ���һ��ֺ�ؽڻ��ƹǹؽڣ�g.�п���֤ʵ��ʹ���ڣ�h.������Ѫ֢��i.X����ʾ�ؽڷǶԳ������ͣ�j.X����ʾ��Ƥ�������ײ��������ʴ��k.�ؽ������ڼ�ؽ�Һ�����������ԡ�(2)�ٴ�����ȷ���ٴ����������������ܹ���ҽ����ҩ�ͼ�顣(3)����35��70�ꡣ(4)������Ըѡ�����Ʒ�������ǩ��֪��ͬ���顣
�ų�����(1)�������صĸΡ��������ߣ�(2)���о����ϰ�����������֢״�ߣ�(3)���ܰ��Ƴ������ߣ�(4)���P�����ڸ�Ů��(5)�Ա����о�ҩ������ߡ�
������(1)̵�������ͣ���Ҫ�Թؽ�������ľ��ʹ���ظ�Ʀ���������ִ���ݺۣ�̦�壬���һ�Ϊ��֤Ҫ�㡣����ԭ��Ϊ��Ƣ��ʪ������ͨ�硣���Ʒ���Ϊ��������ζ����ҩ��ɣ�����20 g������20 g�����10 g�����10 g���˸ʲ�20 g��������20g�����Z20 g��������20 g����ޢ��15 g����֤�Ӽ�����Ƥ�½���߿ɼӽ���10 g������15 g����ʹ��ʯ��������12 g��ɽ�ȹ�12 g����������ߣ��ӽ�ɽ�20 g����ʸ��20 g�������ߣ���������30 g����ָë��20 g��(2)���������ͣ���Ҫ�Թؽں��״�ʹ����ɫ�ϰ����������������ߣ���ϸɬΪ��֤Ҫ�㡣����ԭ��Ϊ���Ȼ�Ѫ��ɢ��ֹʹ�����Ʒ���Ϊ֦�����Ӽ�����ҩ��ɣ�ɣ֦l5 g����֦8 g���̶���20 g����Ѫ��20 g��������25 g��������25 g�����Z25 g������15 g��¶�䷿15 g����֤�Ӽ����ؽ�ǿֱ��ʹ������ȫЫ5 g�����5 g���ؽ���ʹ������Ԫ��15 g���ƴ���12 g��ʪ�����ӻư�12 g������12 g�����ȿڿ��Ӻ�ˮʯ15 g�����30 g��(3)���������ͣ���Ҫ�Թؽھ��ñ��Σ��Ҽ�ʹ��ʯ����ϥ�����������̦����ϸ��Ϊ��֤Ҫ�㡣����ԭ��Ϊ�澫���裬й�ǻ��������Ʒ���Ϊ轾յػ����Ӽ�����ҩ��ɣ���ػ�30 g�����鲹20 g������20 g��ɽҩ20 g�����15 g����к15 g���䷿15 g��������l5 g�����Z15 g����֤�Ӽ������Ͳ����߿ɼӹ�����15 g������15 g���ؽڻ����������10 g����ɽ��10 g����ʹ��ʯ��������10 g��ɽ�ȹ�15 g�����Ǵ�15 g��������ϵ��ʯ�ӽ�Ǯ��30 g��ʯΤ15 g��������ľ�Ӽ�Ѫ��15 g��������15 g�����������ӻư�12 g���̶���12 g��(4)ʪ���̽��ͣ���Ҫ�Թؽں�����ʹ���ֲ����Ⱦܰ����ڿʣ��ѳ࣬���̦���壬������Ϊ��֤Ҫ�㡣����ԭ�����ȳ�ʪ��ͨ��ֹʹ�����Ʒ���Ϊ���ӹ�֦���϶���ɢ����ҩ���Ϊ�ʲ�6 g��֪ĸ18 g����ʯ��40 g����֦12 g������10 g������15 g���ư�15 g��������25 g�����Z25 g����֤�Ӽ���ʪ��������к20 g������30 g���ڿʡ������ķ��߿ɼӸ��30 g������Ҷ15 g������ϸ��ߣ��ɼӳ�ǰ��15 g������20 g���ѳ��ӻ���15 g������15 g��4�ַ��ͻ��ߵķ�����ˮ��ڷ���1��/d�������ַ���
�۲�ָ�꼰��Ч�ж������۲��֤�ͻ�������ǰ���ϸ��������(ESR)��C��Ӧ����(CRP)��Ѫ����(UA)�仯������Ч����a.Ȭ�����ٴ�֢״��ʧ��Ѫ����Һ�����Ậ��������b.��Ч���ٴ�֢״���Լ��ᣬѪ����Һ�����Ậ���ӽ�������c.��ת���ٴ�֢״���ᣬѪ����Һ�����Ậ��������ǰ���ͣ�d.��Ч�����ƺ��ٴ�֢״�ޱ仯��Ѫ����Һ�����Ậ���ı�[7]������Ч��=(Ȭ��+��Ч+��ת)����/������×100%��
���
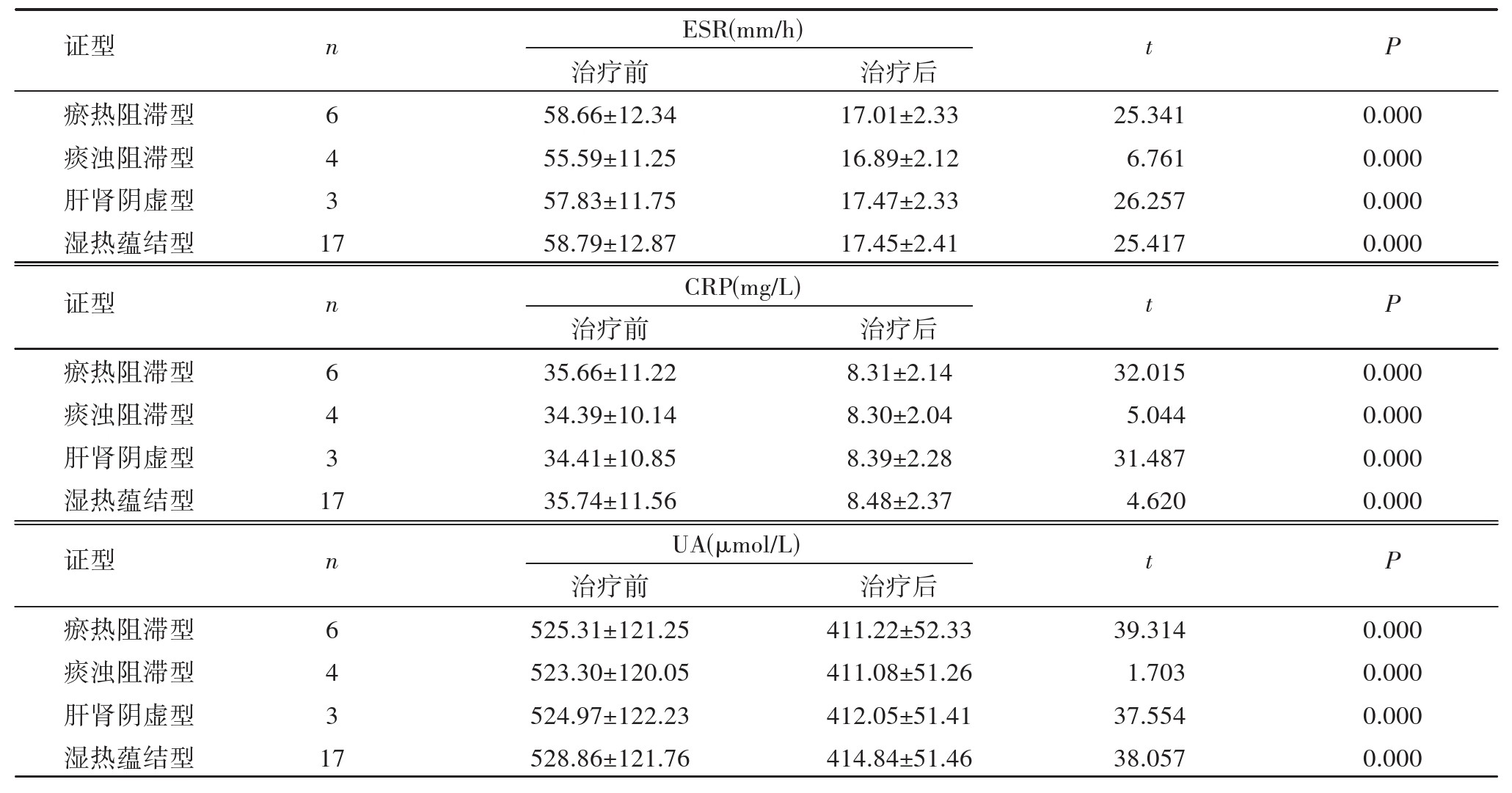
��֤�ͻ�������ǰ��ESR��CRP��UAˮƽ�Ƚϣ���֤�ͻ������ƺ�ESR��CRP��UAˮƽ����������ǰ��������ͳ��ѧ����(P<0.05)������1��
��1 ��֤�ͻ�������ǰ��ESR��CRP��UAˮƽ�Ƚ�
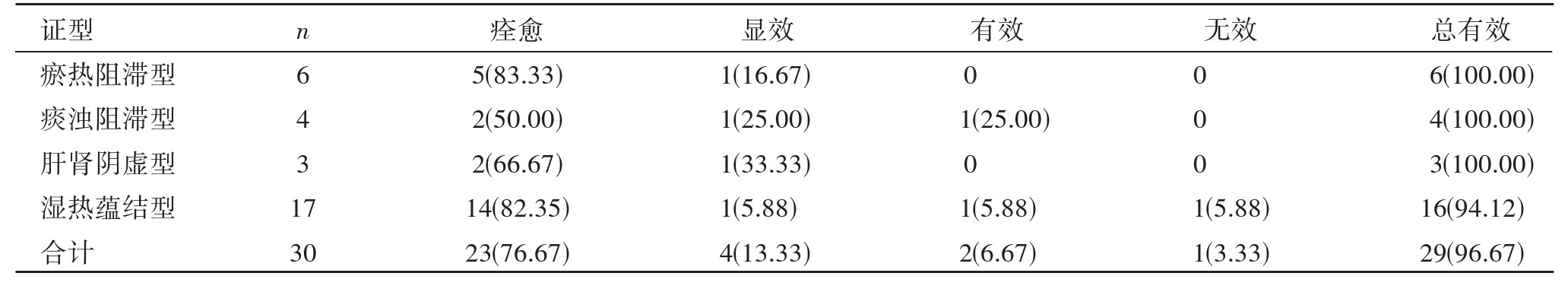
��֤�ͻ�������Ч���Ƚϣ�30������Ȭ��23������Ч4������Ч2������Ч1��������Ч��Ϊ96.67%���������������͡�̵�������͡���������������Ч�ʾ�Ϊ100.00%��ʪ���̽�������Ч��Ϊ96.67%������2��
��2 ��֤�ͻ�������Ч���Ƚ�[n(%)]
����
��ҽѧ���й�“ʹ��”��������������ϳ������պ뾰����ҽ��¼������·�쵤Ϫ���������ж�ʹ��֤��������ҩ������ȫ������[8]����ҽ��ʦ�����������״�“������”����[9]����ҽѧ��Ϊ��ʹ��ķ�����Ϊ������������ʧ������ʳ������ζ����Ƣʧ����֮������ʧ����֮����ˮʪͣ�ͣ�̵���������վû��ȣ��۶��ɶ������ؽھ��磻����־ʧ����������������Һ�䲼ʧ����̵��Ѫ�������ͽ����ؽڣ�����з硢����ʪ֮а��ʪ���������ڣ��������ȣ�����ؽ����磬��Ϊʹ�硣ͬʱ��ʪ������������ǽڣ����ײ���̵�ˣ����ɰʯ���������壬����“�ظ�”Σ֢��֮�䡣ʹ����ʪ��̵������Ϊ�꣬Ƣ��ʧ��Ϊ�������Ʋ��࣬�վ���������顣����������ʱ�����ڱ����⣬����й�������ᴩ����ʼ�գ���֤ʩ�Σ���Ч�ʴ�96.67%������ӭ����[10]����Ľ������һ�¡���������ʹ���Թؽ������ڱ�֢���룬�˲�֤��ʵ����Ϊ������ҽ��֤���ͺ��ݲ�ͬ�ķ��ͽ��б�֤���ƣ��Ӷ�ȥ�����ں�ʪ֮а������ͨ������������������ʹ�緢�������ܵ���Ϻõ��ٴ�Ч����
�����
[1]����ƽ��ҽ��֤������ʪ���̽��ͼ���ʹ���Թؽ����е�Ӧ��[J].ҽѧʳ���뽡��2021,19(15):24-25.
[2]����飬����,�潣���ҽ��֤����ʹ���Թؽ���50���ٴ��۲�[J]�й���ҽѧ2007, 19(8).278.
[3]������������ҽ��֤����ʹ���Թؽ���60��[J]������ҽ��2002 ,23(9):802-803.
[4]��λԣ��ھ����������������ڷ���ʹ���Թؽ�����[J].��ʪ����ؽ���,2021(8):47-49.
[5]��Զ�ϣ������֤��������ʹ���Թؽ����ٴ��о�[J]����ҩѧ2015(9):30-31.
[6]��ΰʵ�ùǿ�ѧ[M].����:��������������,2008:200.
[7]��ΰ����֤����ʹ���Թؽ���67���ٴ��۲�[J]�����ض�,2020(35):27.
[8]�ƹ�����ҽ����ʹ���Թؽ��ķ�������Ч̽��[J]�й��ִ�ҩ��Ӧ��,2016. 10(24):181-183.
[9]����,�˶�÷,�����������-ʹ����ҽ���� ̽��[J]��ҽ��־,2011 ,52(17):1521-1522.
[10]��ӭ����������������֤��������ʹ���Թؽ����ٴ�Ӧ��[J]������ҽ��־��2007 ,34(12):1767.
��Ҫ��������
��������NEWS
- • ���������������������Էμ���
- • ��ǻ���������ϴ������ͪ����
- • �ǿ�ͪ�յ�����ͨ���ڸ�ǻ������
- • ��˾��̪�������ϰ�������͡����
- • ��������������ƴ������������
- • B������������������ԭ���Ը�
- • ��ά֧���ܾ����ݹ�ϴ������֢��
- • ֲ��ʽ���ľ�����Һ���뾭���ܾ�
- • ����ֲ��֧�������������е�Ӧ
- • ��ǻ������������θʮ��ָ����









